「不妊治療=女性が通うもの」と思われがちですが、実際には不妊カップルの約48%で男性側にも要因が認められます。男性不妊は自覚症状に乏しく、早期検査を先延ばしにすると治療選択肢が狭まる恐れがあります。
ここでは男性不妊症の基礎知識から検査・生活習慣改善までをわかりやすく解説し、カップルで一歩踏み出すための具体的アクションをご提案します。
男性不妊症の定義と現状
妊娠を望むカップルが避妊せず1年間妊娠に至らない状態を「不妊症」と定義します。日本では約7組に1組が該当し、その半数近くで男性因子が関与します。
参考データ:不妊の原因内訳(WHO)
- ・男性因子のみ:24%
- ・女性因子のみ:41%
- ・男女ともに要因あり:24%
- ・特定できない原因(不明):11%
妊娠成立は男女どちらか一方の問題ではなく、カップル二人の協力が、これからの妊活には不可欠です。
男性不妊症が増加する背景と認識の変化
従来は「不妊=女性の問題」という認識が一般的でしたが、近年では男性側の不妊原因がクローズアップされています。
その背景には、社会的ストレス、喫煙・飲酒、睡眠不足、肥満といった生活習慣の乱れが原因であることも多いです。また、男性不妊症は無症状のことが多く、自覚されにくいために放置されがちです。
“男性不妊症の主な原因概要
男性不妊の原因はさまざまですが、大きく分けると以下の4つのカテゴリに分類されます。
これらの原因は単独で起こることもあれば、複数が同時に関与している場合もあります。
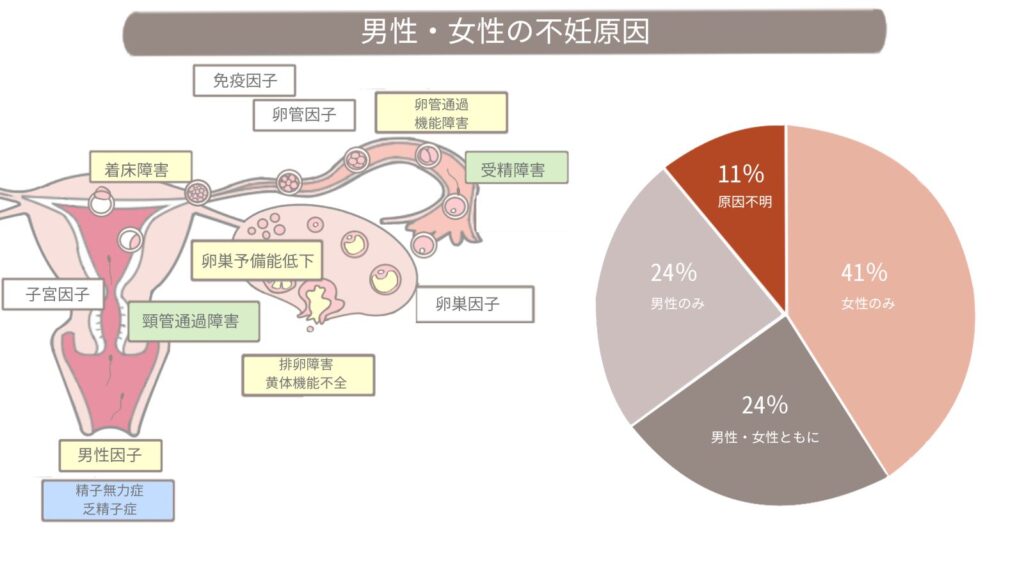
造精機能障害 – 精子をうまく作れない問題
造精機能障害は、男性不妊症の約80〜90%を占める最も一般的な原因であり、精巣での精子形成に何らかの異常が生じることで起こります。この障害には以下のようなタイプがあります。
原因が明確に特定できない「特発性造精機能障害」も多く、遺伝的素因やホルモンバランスの乱れが関与していると考えられています。
一方で、原因がはっきりしているケースもあり、その代表例が精索静脈瘤です。
これは、精巣の周囲にある静脈が拡張し、静脈血が逆流して精巣内の温度が上昇しやすくなり、精子形成に悪影響を及ぼす疾患です。精索静脈瘤は男性不妊全体の5〜15%を占めるとされ、手術により精子の質が改善する可能性も報告されています。
また、染色体異常も造精機能障害の一因です。染色体異常が疑われる場合は、血液による遺伝子検査が必要です。
精路閉塞障害
精子が正常に作られていたとしても、射精時に精子が体外へうまく排出されなければ妊娠は成立しません。このようなケースでは「精路通過障害」が関与している可能性があります。
これには以下のような原因があります。
- ・鼠径ヘルニアなどの手術後の癒着
- ・精巣上体炎などによる精管の炎症性閉塞
- ・先天的な精管欠損
このような閉塞によって、精液中に精子が存在しない「閉塞性無精子症」が生じます。
機能障害性
性機能障害には、勃起障害(ED)や膣内射精障害、逆行性射精などが該当します。逆行性射精とは、射精時に精子が膀胱側へ逆流してしまい、精液中に精子が含まれない状態です。これは糖尿病、脊髄損傷、泌尿器科手術などによって引き起こされることがあります。
生活習慣・環境要因
近年注目されているのが、生活習慣や環境要因による精子の質の低下です。喫煙・過度の飲酒・肥満・慢性ストレス・熱環境が精子のDNA損傷率を高め、運動率・形態異常率を悪化させます。
検査・診断方法
男性不妊の疑いがある場合、まずは精液検査を行います。これは男性妊活の入口であり、精子の数、運動率、形態などを測定します。
精液検査の内容と基準値
WHOの基準によると、正常な精液所見の目安は以下の通りです。
- ・精液量:1.4ml以上
- ・精子濃度:1600万/ml以上
- ・総精子数:3900万以上
- ・運動率:42%以上
- ・正常形態率:4%以上
検査は2〜7日の禁欲後に採取された精液を用いて行います。
精密検査やホルモン検査の重要性
精液検査の異常が認められた場合には、ホルモン検査(FSH・LH・テストステロンなど)や超音波検査、遺伝子検査が追加で行われることがあります。無精子症の場合には、精巣から直接精子を採取する「精巣内精子回収術(TESE)」の適応も検討されます。
生活習慣と男性不妊の関係
近年では、男性の生活習慣と精子の質の関係について多くの研究が進んでいます。中でも重要とされるのが、禁煙・節酒・運動・ストレス管理です。これらはすべて、精子のDNA損傷や酸化ストレス、ホルモン分泌に関わっており、精子の「質」や「機能」に大きく影響します。
生活習慣で精子力を高める 5 つのポイント
生活習慣を高めるポイントは以下の5つです。
| 習慣 | 推奨アクション |
| 禁煙 | 禁煙外来を含む完全禁煙プログラム |
| 節酒 | 週2〜3日の休肝日、1日純アルコール20 g以下 |
| 運動 | 週150 分の中強度有酸素+筋トレ適度 |
| 食事 | 抗酸化ビタミン・亜鉛・セレン・葉酸をバランスよく |
| ストレス管理 | 7 時間睡眠・マインドフルネス・入浴習慣 |
精子の形成には約74日(約3か月)かかるため、妊活の初期段階から取り組むことで結果につながりやすくなります。
よくある質問(FAQ)
Q1. 自覚症状はありますか?
A1. ほとんどありません。性機能が正常でも乏精子症の場合があります。妊活開始後は早めの検査が安心です。
Q2. 喫煙はどのくらい影響しますか?
A2. 喫煙者は非喫煙者に比べ精子数-23 %、運動率-13 %という報告があります。流産率上昇とも関連するため禁煙が必須です。
Q3. 若ければリスクは低い?
A3. 20代でも造精機能障害は珍しくありません。また男性の加齢は精子DNA断片化率を上げ、妊娠率や児の健康に影響を与える可能性があります。
まとめと次のステップ
- ・不妊原因は男性側だけ・女性側だけ・両方がほぼ均等に存在
- ・精液検査は痛みもなく数十分で完了。まずは検査で現状を把握
- ・生活習慣改善は3か月単位で継続し、医療機関と併走することが成功の近道
参考文献
こども家庭庁 男性不妊
WHO 1 in 6 people globally affected by infertility
日本産婦人科医会 (3)男性不妊症の検査・診断
助産師からのメッセージ

妊活のお話を伺っていると、「不妊治療は女性が頑張るもの」と感じているご夫婦に出会うことが少なくありません。けれど実際には、男性側の要因が関わっているケースはとても多いのです。
これまでにサポートしてきたご夫婦の中でも、「まさか自分が…」と思っていたご主人が検査を受けたことで初めて状況が分かり、生活を整えることで改善につながった例がありました。別のご夫婦は、ご主人が検査に前向きになれず時間が経ってしまい、結果的に治療の選択肢が限られてしまったこともありました。どちらのケースからも、「早めに一歩を踏み出すことが大切」だと実感しています。
男性不妊は自覚症状がないことがほとんどです。だからこそ、「もしかしたら」と思ったら、まず検査を受けてみることが安心につながります。そして妊活は決して女性だけのものではなく、夫婦で一緒に歩むもの。お互いに声を掛け合い、気持ちを共有することが、妊活を続ける力になります。
この記事をきっかけに、ご夫婦で一緒に考え、話し合い、小さな一歩を踏み出してみてくださいね。私たち助産師も、体のことはもちろん、不安やお気持ちの面でも寄り添いながらサポートしていきます。