子宮外妊娠は誰でも起こす可能性がある、異常な妊娠です。早期に発見し治療を受けることができれば負担の少ない治療で回復し、再度の妊娠を望むことができます。一方で対応が遅れると命に関わるような重症となり、緊急手術が必要になることも。妊娠生活を安心して送るために、子宮外妊娠について学んでいきましょう。
子宮外妊娠とは?原因や発生率について
子宮外妊娠とは、受精卵が子宮以外の場所に着床し、その場所で発育が進んでしまう妊娠です。
通常、妊娠が成立するには、次のような経過をたどります。
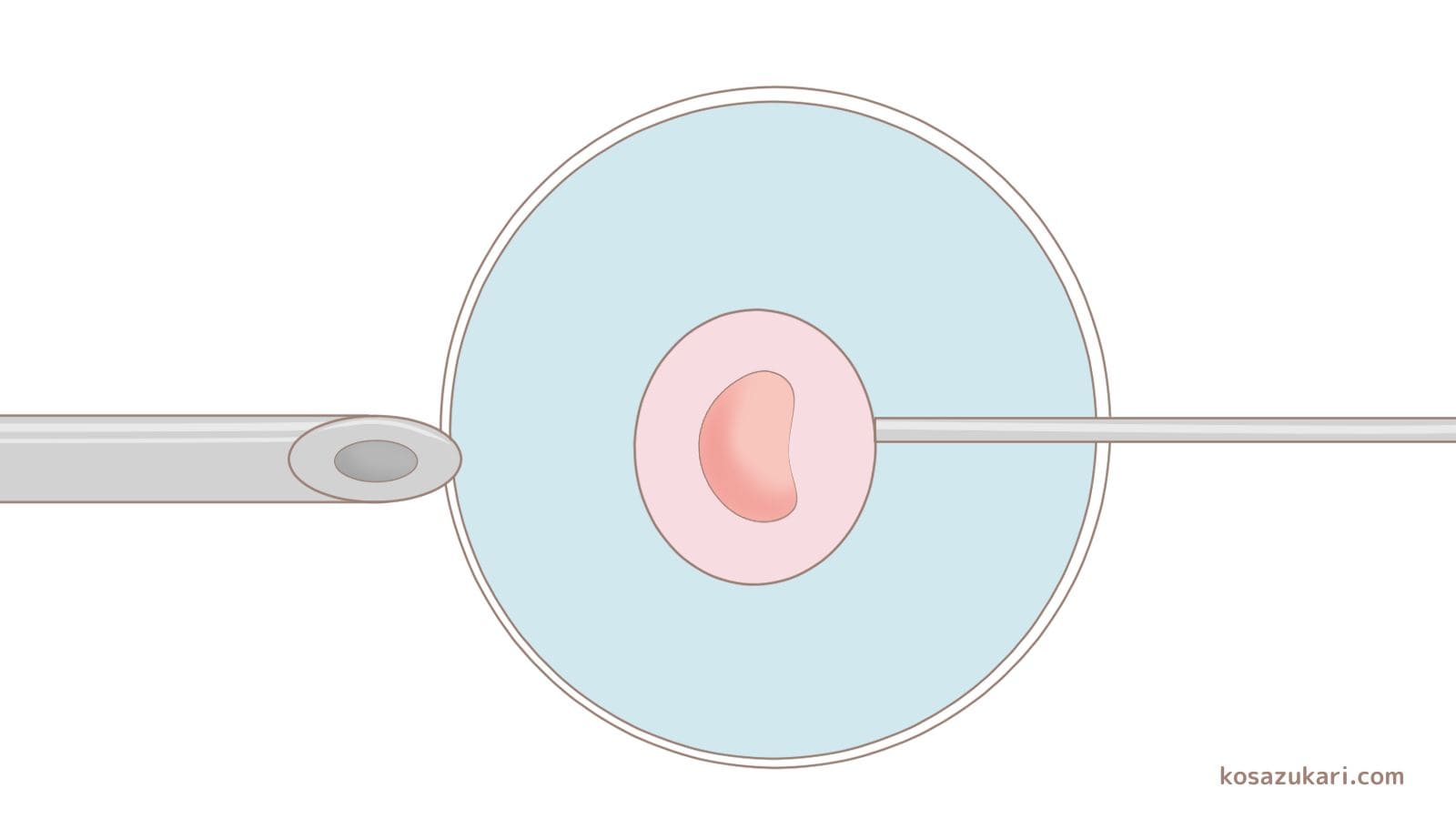
卵巣 から出た 卵子 は、性交渉によって入ってきた 精子 と卵管膨大部というところで出会います。様々な条件が整い 受精 が成立すると受精卵となり、卵管を通って子宮内へ移動します。子宮の一部は厚みのある子宮内膜に覆われており、受精卵が育つ条件が整っています。この子宮内膜に 着床 するのが正常な妊娠です。
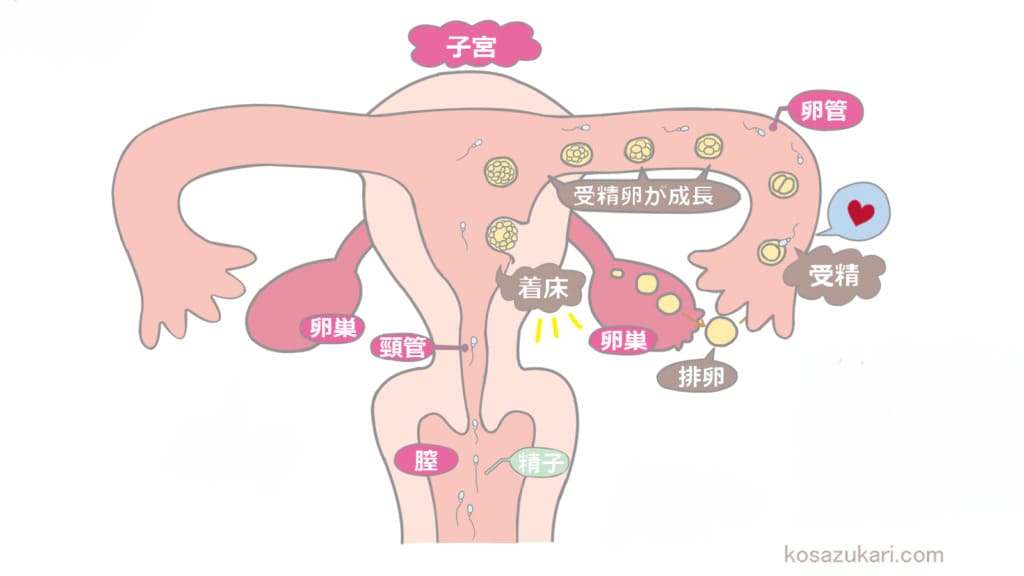
ところが、卵管の通りが悪い場合などでは、受精卵が子宮内まで移動することができず 卵管 に 着床 してしまいます。これが子宮外妊娠です。
卵管以外にも、腹膜や卵巣、卵巣間質部という場所などに発生することがあります。また、子宮内でも内膜の乏しい頚管や、帝王切開後の瘢痕などに着床することもあり、これらと子宮外妊娠を合わせて 異所性妊娠 と呼びます。
異所性妊娠は全妊娠の1-2%程度の頻度で発生します。そのうち95%が 卵管妊娠 であり、腹膜妊娠が1%、卵巣妊娠が1-3%、卵巣間質部妊娠が1-2%程度とされています。受精卵は子宮の外では正常に発育することが出来ないため、妊娠を継続することはできません。
子宮外妊娠は誰にでも起こりえますが、 クラミジア などの性感染症や何らかの感染症があると、卵管付近で炎症を起こし子宮外妊娠の原因となる可能性があります。また、以前に子宮内膜症の手術や開腹手術などを受けていると、それも卵管の通りを悪くする原因になりえます。
従来体外受精などの生殖補助医療を受けている場合、子宮外妊娠の発生が2倍程度に増加するとされていましたが、最近のデータでは技術の向上などにより1-2%程度と自然発生率と変わらない数字が報告されています。
引用元)「異所性妊娠」周産期医学51増刊号222-6, 2021
症状の種類と特徴
子宮外妊娠は、初期には特別な症状を起こさないことも多いのですが、進行すると急激な症状を引き起こします。早期発見のヒントはどこにあるのでしょうか。
妊娠検査での異常な反応
妊娠検査は妊娠の初期に 受精卵 から分泌されるホルモンを調べる検査です。子宮外妊娠は子宮の外とはいえ、受精が成立し 着床 した状態です。つまり正常の妊娠と(ほぼ)同じようにホルモンが分泌されるため、妊娠検査が陽性になります。一般的な妊娠検査薬で子宮外妊娠を早期に発見するのは難しいことが分かります。
痛みや出血などの身体的症状
子宮外妊娠が発生し、それが妊娠4-5週の初期である場合はっきりした症状はありません。正常な妊娠と同じくつわりや胸の張りなどを自覚するものの、子宮外妊娠特有の症状は特にありません。
週数が進み5-6週になると、胎嚢(受精卵が着床すると作られる袋)が大きくなるため痛みが強くなり出血が見られることがあります。ところが症状の強さやその感じ方には個人差があるため、子宮外妊娠の症状を通常の生理と勘違いし、発見が遅れる原因となることがあります。
内臓障害や貧血などの重篤な症状
さらに週数が進み、胎嚢が大きくなると、卵管がそれに耐えきれず破裂してしまうことがあります。卵管や卵巣は血管が豊富な場所であるため、出血が多くなります。腹腔(お腹の空間)は広いスペースがあるため止血されず、見た目では分からない間に多量の出血となります。
その場合、ふらつきや顔面蒼白、血圧低下など貧血の症状が強くなります。またその状態では強い腹痛を伴っていることが一般的です。誰の目にも緊急事態であることが分かるため、救急病院を受診するような事態になります。
このような事態に陥る前に診断がつけば、負担の少ない治療を受けることができます。ところが初期にははっきりした症状がないことも多く、自身での早期発見は簡単ではありません。後でも述べますが、早期発見の決め手は「妊娠が明らかになったら、病院やクリニックを定期受診すること」です。

子宮外妊娠の危険性と合併症
子宮外妊娠には卵管の破裂による大量出血や不妊症のリスクがあります。
卵管の破裂や出血
卵管に着床した受精卵が発育すると、その場で胎嚢がどんどん大きくなります。細い管である卵管はその大きさに耐えきれず破裂してしまいます。卵管が破裂すると広い空間である腹腔内に出血し、対処が遅れると致命的になります。
米国のデータでは、妊産婦の死亡原因として子宮外妊娠(異所性妊娠)が2.7%を占めるとされています。また日本でも産科危機的出血の原因疾患の一つとして子宮外妊娠が挙げられており(2)、命に関わる状態であるという認識が必要です。
引用元)「異所性妊娠」産科と婦人科88 増刊号25-8
不妊症のリスク
卵管妊娠を起こし治療を受けた場合、治療の内容に関わらず卵管には何らかのダメージが残ります。卵管の通りが悪くなると受精卵が移動することができず、将来的な不妊症の原因となる可能性があります。
ただし卵管は左右にあるため片側だけの問題であれば、再度妊娠できる可能性が残されています。また卵巣や子宮の機能が保たれていれば、体外受精 などの方法により妊娠することが可能です。
子宮外妊娠の診断方法
子宮外妊娠は初期には特別な症状を起こさないため、自身で早期に診断するのは困難です。緊急事態に至る前にクリニックや病院を受診し、次のような診断を受けるようにしましょう。
診察や超音波検査
診察では正常な妊娠経過と比較して変わったところがないか、専門家から詳しく問診が行われます。内診を行うと、子宮外妊娠の場合着床した場所を押すと痛みを感じることがあり、診断の手がかりとします。
子宮外妊娠の診断に最も重要と言えるのが、超音波検査です。正常な妊娠で子宮に 受精卵 が 着床 すると、妊娠5週目には子宮内に 胎嚢 が確認されます。妊娠反応が陽性、つまり受精卵が成立しているにも関わらず妊娠5-6週になっても子宮内に 胎嚢 が確認されない場合、子宮外妊娠や初期の流産の可能性が疑われます。
子宮外妊娠と 流産 を見分けるためには、次に挙げる hCG値 の測定が必要です。
hCG値の測定
hCG というのは ヒト絨毛性ゴナドトロピン のことで、受精卵や胎盤が作り出すホルモンです。一般的な妊娠検査薬は、尿中のhCGを検出することで妊娠の判定を行っています。hCG値が高値であるということは、妊娠が継続していることを意味しています。
妊娠5-6週になっても子宮内に胎嚢が確認されない状況で、hCG値が低値であれば妊娠が継続していない、つまり流産の可能性が高くなります。一方hCG値が高値の場合、子宮内ではないどこか別の場所で妊娠が継続している、つまり子宮外妊娠の可能性が高くなります。
また、hCG値は子宮外妊娠の診断がはっきりつかない場合に繰り返し測定することで、診断の補助とすることができます。正常な妊娠ではhCG値は48時間で66%以上増加するのに対して、子宮外妊娠では66%未満の増加、または軽度減少しやすいとされており、正常な妊娠と見分ける一つの目安になります
一般的な妊娠検査薬でhCGの数値を具体的に調べることはできないため、ここでもやはりクリニックや病院の受診が重要であると言うことができます。
引用元)引用元)「異所性妊娠」周産期医学51増刊号222-6, 2021
内視鏡検査
診察や超音波検査、hCG値の測定、MRI検査などを行っても診断がつかない場合、内視鏡検査 を行うことがあります。子宮外妊娠を診断するために行う内視鏡検査は「腹腔鏡」と呼ばれるもので、腹部に小さな傷をつけてカメラを挿入し、お腹を空気で膨らませて観察します。内視鏡とはいっても胃カメラや大腸カメラとは異なり傷をつけなければいけないという点や、全身麻酔が必要になるという点に注意が必要です。
腹腔鏡でお腹の中にある卵管や卵巣を直接観察し、子宮外妊娠を診断します。他の方法で診断がつかない場合に行う、確実性の高い検査と位置づけることができます。
子宮外妊娠の治療方法
子宮外妊娠の治療は外科的治療が原則となります。複数の条件が揃う場合には、薬物治療を検討することができます。
薬物療法
メソトレキサート という薬剤を使用します。DNAの合成に必要な葉酸という成分が活性化されるのを阻害して、細胞分裂を停止させる作用があります。受精卵の細胞分裂を阻害し、妊娠が終了するのを待つ治療法です。
妊娠初期でなければ使用できず、副作用の可能性や結局手術が必要になる可能性があることなどから、慎重に適用が検討されます。保険適用外であるため費用負担が大きいというデメリットもあります。
子宮頚管や帝王切開部への異所性妊娠を起こした場合、子宮の温存を目的として選択されることがあります。
外科的治療
内視鏡(腹腔鏡)手術、開腹手術があります。着床 している場所へ直接的に処置を行います。卵管妊娠 の場合、卵管切除術、または卵管切開術(卵管を温存する方法)が行われます。子宮外妊娠を確実に治療するという点では卵管切除が優れているものの、卵管を温存できれば次の妊娠が期待しやすいというメリットがあります。子宮外妊娠が進行している場合や卵管のダメージがある場合には卵管切除が必要となります。
卵管切除を行っても、妊娠の可能性が絶たれるわけではありません。もう一方の卵管の通りが問題なければ、通常の妊娠が可能です。通りが悪い場合でも、体外受精など生殖補助医療を受けることで、子どもを授かる可能性があります。
自然に妊娠が続行される場合の注意点
子宮外妊娠と診断がついた場合、妊娠の継続は不可能となりますのですぐに治療を受ける必要があります。妊娠初期などで診断がはっきりしない場合には、妊娠を継続し経過観察することがあります。その場合、定期的に受診し検査を受けることが非常に重要です。妊娠6-7週を過ぎて子宮外妊娠を放置することは、命に関わる非常に危険な行為であるという認識が必要です。
経過観察中でも、痛みや出血など症状の変化がある場合には急いでクリニックや病院と連絡をとるようにしましょう。
子宮外妊娠を予防する方法
子宮外妊娠を起こす原因として、クラミジアなどの性感染症が知られています。性感染症は適切な治療を受けることで治癒が可能なことが多いため、子宮外妊娠予防のためにもちゃんと治療を受けるようにしましょう。
しかし子宮外妊娠を完璧に予防する方法はありません。誰にでも、一定の確率で発生します。早期発見が治療の決め手であり、遅れると緊急事態になる可能性があります。そのため重要なのは、できるだけ早く妊娠に気づくことです。生理が遅れていたら妊娠検査薬で確認し、陽性反応がでたら早くクリニックや病院を受診し超音波検査を受けるようにしましょう。
子宮外妊娠は再発しやすいことが知られています(約10%)。一度子宮外妊娠の治療を受けている方は、より一層の注意が必要となります。
助産師からのメッセージ

子宮外妊娠は、なかなか自分で気づくことが難しいので、妊娠の可能性があれば速やかに受診をすることが大切です。
症状が出てくると、仕事中や家庭で悶絶するくらいの腹痛が起きた方もいます。
また、流産と言われていたけど、実は子宮外妊娠だったということもあり、すぐに診断できないこともあります。
妊娠できたと喜んでいたのに、このような結果になることはとてもお辛いですが、少しでも体の負担を減らすためにも定期的に診察を受けましょう。